Caen, mercredi 16 mai 2018
La Stratégie nationale sport-santé semble s’être dessinée avec la création, le 12 avril, d’un comité copiloté par la directrice des Sports au sein du ministère éponyme, Laurence Lefèvre, et le directeur général de la Santé, Jérôme Salomon. Ce comité devrait s’appuyer sur le nouveau rapport de l’Inspection générale des affaires sociales (Igas) et l’Inspection générale jeunesse et sport (IGJS), commandé l’été dernier. Les auteurs du rapport ont recensé et évalué les initiatives des territoires, mais pointent surtout les failles de l’État, qui créent des inégalités d’accès aux soins sur le territoire. Le manque d’investissement et de communication sur le sport sur ordonnance (SSSO) seraient les principaux freins à lever pour rendre la loi plus efficace. Les maisons sport-santé, jusqu’ici très floues, se dévoilent peu à peu. Contactés, les auteurs n’ont pas souhaité répondre à nos questions.
Un manque d’études de terrain
Est-il encore nécessaire de compiler les études scientifiques prouvant le bénéfice de l’activité physique ? L’Igas et l’IGJS le souligne avec insistance, il y a aujourd’hui un “consensus scientifique sur les apports de l’activité physique et sportive en matière de santé”. Un consensus qui fait écho aux propos d’Agnès Buzyn en commission des affaires sociales, qui affirmait que l’activité physique adaptée (Apa) serait remboursée pour certaines ALD, “pour lesquels les bienfaits ont été prouvés scientifiquement”.
Une vérité scientifique qu’il est donc nécessaire de prendre en considération quand l’OMS affirme que, depuis 2010, l’inactivité physique tue plus que le tabac. Mais ce n’est pas tout, la combinaison inactivité et sédentarité serait directement responsable de 21 à 25 % des cancers du sein et du côlon, 27 % des cas de diabète et environ 30 % des maladies cardiaques ischémiques (où l’apport en sang d’un organe n’est pas suffisant). Un fléau de grande envergure. Toutefois, le rapport pointe du doigt le manque d’études opérationnelles pour la mise en oeuvre des recommandations scientifiques (types d’activités, intensités…).
Les raisons ? Les études concernant l’efficacité d’un médicament sont largement financés par des laboratoires pharmaceutiques. En tant que thérapie non-médicamenteuse, non remboursée par l’Assurance maladie, les études sur l’activité physique (AP) ont du mal à trouver des financements. D’autant que “la puissance publique ne [prend] pas le relais de l’industrie pharmaceutique”, notent les auteurs du rapport. Il en va de même pour les études médico-économiques, jugées trop peu nombreuses, malgré le dernier document du ministère des Sports sur le sujet.
S’il est certain que l’inactivité et la sédentarité ont un coût, les rares études sur le sujet donnent des résultats très variables. Signalons l’étude “As du coeur”, menée dès 2014 au CHU de Nice et qui montre une économie de 30 % des dépenses d’assurance maladie, pour des patients atteints de maladies coronariennes ayant suivi un programme d’activité physique adaptée (image ci-dessous).
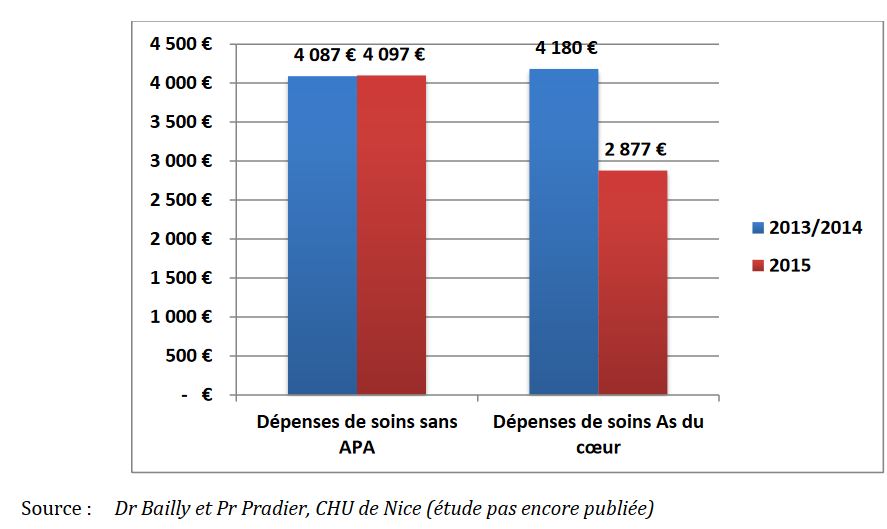
Ce manque de données globales serait préjudiciable à l’adhésion des professionnels de santé et du grand public envers l’AP, car, comme l’écrit la Haute autorité de santé (HAS), il est “plus facile de prescrire une thérapeutique à un patient s’il est au préalable convaincu de son efficacité théorique”.
Sédentarité en hausse
Les auteurs reviennent sur la publication Esteban qui, sur la période 2014-2016, pointait une baisse inquiétante de l’activité physique chez les 6-17 ans, ainsi que chez les femmes. Un Français sur cinq cumule deux principaux facteurs de risques : manque d’activité et sédentarité. La faute notamment au temps passé devant les écrans : en constante hausse depuis 10 ans. L’analyse montre que le frein financier n’est pas le plus fréquent pour les moins de 60 ans, dans la pratique d’une AP. Il intervient loin derrière le manque d’intérêt et les contraintes scolaires, professionnelles ou familiales. Un argument en faveur de ceux qui ne souhaitent pas voir l’Assurance maladie rembourser l’intégralité des prescriptions de sport sur ordonnance.
La hausse des licenciés dans des clubs sportifs (Laura Flessel en attend 3 millions d’ici 2022), ne serait pas la clé en matière de santé.
Pour les auteurs, c’est bien
“un style de vie actif accessible à tous qui est à promouvoir dans toutes les activités de la vie quotidienne au travail au domicile ou lors des déplacements”.
Renvoyant, là encore, les services publics à accentuer l’offre en matière de mobilité.
Une histoire de plans
L’Igas et l’IGJS reviennent sur les différents plans qui se sont succédé au fil des gouvernements : le Programme national nutrition santé (PNNS), mené dès le début des années 2000, a été arrêté en 2016 en raison de son manque cruel d’efficacité, notamment concernant le faible de poids des recommandations alimentaires face aux géants de l’agro-alimentaire ; les Plans régionaux sport-santé bien-être (PRSSBE), lancés depuis 2012, ont eu le bon effet “d’impulser une mobilisation locale des acteurs autour du sport-santé, mais dans un cadre insuffisamment clair pour structurer une offre”. Les cibles prioritaires sont notamment les personnes avec des maladies chroniques, les personnes âgées et résidents en Ehpad ou handicapés.
Mais les auteurs soulignent que dans chaque région, ces plans ne mobilisent que quelques dizaines ou centaines de bénéficiaires. Un résultat bien maigre quand on sait que, par exemple, 10 millions de patients sont en Affection longue durée (ALD), ou encore que 12,5 millions de Français ont plus de 65 ans.
Face au manque de suivi de ces plans régionaux, les auteurs demandent à l’État de financer des évaluations scientifiques pour faire le bilan des programmes, ainsi qu’un travail de synthès, permettant de dégager, pathologie par pathologie, d’éventuels effets bénéfiques. Ces PRSSBE sont globalement financés par les CNDS, les ARS et le ministère des Sports.
La nouvelle Stratégie nationale de santé (SNS), prévue pour aller de 2018 à 2022, semble ambitieuse en matière de sport-santé, sans en préciser encore les moyens.
Une loi, des doutes
Cette stratégie souhaite mettre en avant la prescription d’AP sur ordonnance. L’occasion pour la mission de revenir sur la loi de 2016 relative au sport sur ordonnance. Les auditions des auteurs dans quatre régions ont permis de recueillir des “avis mitigés”. En cause, l’absence de prise en charge financière de l’AP et le manque d’information du médecin généraliste sur la prescription et sur l’offre sport-santé autour de chez lui : “Les médecins sont très peu à l’aise avec l’idée d’orienter leurs patients vers des structures dont ils ne connaissent pas nécessairement l’offre et dont ils ne sont pas certains de la qualité.” La mission recommande donc à la puissance publique de lever ces freins qui créent, notamment pour les personnes malades,
“de graves problèmes d’inégalités de santé sur le territoire”.
L’élaboration d’un site internet référençant les offres pourrait voir jour pour guider les acteurs. C’est en tout cas une recommandation de la mission.
En matière de prescription, à la suite du décret de mars 2017 qui fixe la prise en charge par des professionnels en fonction de la limitation fonctionnelle, la mission évoque de nouveaux freins : la restriction de la loi aux seuls médecins généralistes, alors que les spécialistes sont très mobilisés sur le sujet, ou encore une remise en questions de liens déjà établis entre médecins et professionnels sur sport.

Formations en pagaille
Les formations sont pléthoriques en matière de sport-santé. Elles proviennent des universités, des fédérations sportives, ou encore des collectivités locales ou associations spécialisées, qui les ont développé en interne. Des société commerciales comme Mon Stade ont aussi leur propres formations à Paris. Un casse-tête pour les éducateurs qui veulent se lancer dans ce milieu du sport-santé. La mission recommande donc de “définir un socle commun de compétences minimales obligatoires « sport-santé » pour les intervenants non titulaires d’une certification délivrée par l’État en cas de limitation modérée.”
Financements
La problématique du financement est une constante qui revient partout dans ce rapport. Le rôle important des PRSSBE est souligné, même s’ils vont souvent au-delà des publics visés par la circulaire. La mission propose de recentrer ces plans sur la prévention secondaire et tertiaire, ainsi que pour les publics socialement défavorisés et éloignés de l’AP. Une bonne façon d’apporter plus de crédits financiers au sport-santé. Comme l’exigeait la ministre de la Santé, les auteurs aimeraient voir l’Assurance maladie s’impliquer dans ces dispositifs :
“Il ne s’agirait pas d’un financement permanent mais de programmes passerelles destinés à changer les comportements.”
Une façon d’expérimenter un financement, tout en ouvrant la porte aux mutuelles volontaires et déjà impliquées (MGEN, la Mutuelle des sportifs, Harmonie Mutuelle…).
Même constat dans le monde associatif ou sportif. Si la moitié des fédérations sportives se tournent aujourd’hui vers le sport-santé avec des formations adaptées, le financement d’actions ciblées en faveur de ce public dépend largement des subventions. Les offres de sport-santé en milieu associatif coûteraient “plus cher que cela ne rapporte” et sont donc à l’initiative des clubs qui ont des moyens suffisants. La mission recommande d’organiser un décompte de ces bénéficiaires du sport-santé en France.
L’effort des auteurs s’est notamment porté sur le listing des différentes actions locales en matière de sport-santé. Outre les dispositifs de sport sur ordonnance, plusieurs dispositifs sont mis en lumière, mettant notamment en liens avec des organismes de santé. Les programmes Cami dans les CHU, le dispositif Eformip qui vise à orienter les publics sédentaires ou en manque d’AP dans des associations locales à Toulouse. Ou encore le réseau Saphyr en Lorraine, qui prend en charge 300 patients par an et s’avère être un programme passerelle, c’est à dire de remise à l’AP, sur une période courte (7 semaines). Le dernier en date, Prescriform, n’est autre qu’un programme de sport sur ordonnance sur la région Île-de-France. Il est à rappeler que la DRDJSCS et l’ARS proposent, sur demande, une certification des structures qui proposent du sport-santé, après un examen de contrôle.
La communication du sport-santé semble peu efficace et difficile à mettre en place. Rares sont les structures chargées de diffuser des contenus relatifs à ce sujet. Les auteurs détaillent les actions, pourtant essentielles, du Pôle ressource nationale “Sport-santé bien-être” (PRNSSBE), implanté à Vichy, et l’Observatoire national de l’activité physique et de la sédentarité (Onaps), lancé en 2015 par le Pr Martine Duclos à Clermont-Ferrand. Deux structures fragilisées par des financements marginaux, compte tenu de l’importance de leurs travaux, trop peu relayés, dans ce domaine. La mission recommande aux ministères de “réfléchir sans tarder à la pérennisation des actions”. Une fusion entre les deux structures serait à envisager.
Maisons sport-santé
C’est sur la base des programmes ou dispositifs listés dans la mission que devront s’appuyer les fameuses maisons sport-santé promises par Laura Flessel. 500 doivent voir le jour d’ici 2022. Pour les auteurs du rapport, il convient que le cahier des charges de ces maisons soit clairem
ent établi et s’appuie sur les offres déjà existantes en régions, ou à partir des structures de santé pluridisciplinaires (MSP ou CPST). “Ces maisons doivent répondre à deux critères : être synonyme de plaisir et de bien-être pour les personnes en prévention primaire, et assurer la sécurité de la prise en charge d’une AP, à fortiori pour les patients.” Qui pourra-t-on rencontrer dans ces maisons ? “Des professionnels du champ médical et paramédical, des acteurs des collectivités territoriales, et ceux du monde sportif”.
Ne disposant pas du temps nécessaire pour réaliser des bilans médico-sportifs et motivationnels, la réalisation de ces tâches pourrait être déléguée aux professionnels intégrés à ces maisons, afin d’alléger les généralistes. Un outil comme un carnet de liaison, pourrait permettre d’aider à la communication entre tous les acteurs, ainsi que de suivre les évolutions du patients sur le long terme. Le tout dans l’objectif de lui faire intégrer, à terme, une structure adaptée à ses capacités.
À ce jour (16 mai 2018), les deux ministères concernés n’ont pas évoqué de suites à ce rapport qui définit l’activité comme une “grande cause nationale”.













commentaire
La question institutionnelle dans le désordre de la décentralisation ne peut apporter de réponses précises aux objectifs de l’Etat qui n’est plus le premier de cordée en matière sportive et de santé. Les deux ministères ont été rabotés pour devenir une somme d’agences pour la santé et un sous traitant de l’Education nationale pour le sport.
Dans ces conditions les appels à l’institution de centre opératifs, réduits au plan d’occupation des sols par les maisons sport santé ne répond pas à l’obligation d’une dynamique soutenue , en raison de la frilosité de l’Etat qui continue à investir sur le sport de haut niveau de préférence pour flatter l’orgueil national.
Les beaux discours, les magnifiques rapports de l’inspection générale, ne répondent pas au besoin de soins administratifs adaptés pour exciter la demande . Aujourd’hui les libres expressions physiques l’emportent sur l’injonction d’activités contrôlées le plus souvent par les corps médicaux. Par ailleurs la fonction d’appel qui a lamentablement échoué en matière de sport pour tous et d’activités physiques de loisirs encadrés, ne permet pas d’espérance lorsqu’on utilise les mêmes voies d’échec en matière d’incitation. Ce dispositif peut trouver ses ressources générales à travers les municipalités actives. Toutefois comme le sport compétitif n’a pas trouvé son devenir dans l’action directe de l’État en dehors des effets sur les équipements et l’encadrement de l’élite il conviendrait de mettre en place des microsystèmes opératifs pour lancer les opérations. C’est à dire ériger une promotion active, loin des sempiternels refrains administratifs que personne ne prend au sérieux sauf les responsables qui les portent.